Die Thrombose stellt einen medizinischen Notfall dar der sofort einem Arzt vorgeführt werden muss um schwerwiegende Komplikationen wie die Lungenembolie vorzubeugen. Neben der Lungenembolie birgt die Thrombose aber noch eine weitere Komplikation, nämlich das postthrombotische Syndrom. Da es schleichend kommt und zu Beginn nur leichte Beschwerden macht, wird es von vielen Patienten nicht erkannt oder vernachlässigt. Die Nachsorge der Thrombose sollte deshalb immer Nachkontrollen beinhalten, die 6 und 12 Monate nach dem Ereignis durchgeführt und dann jährlich wiederholt werden, um Spätfolgen rechtzeitig zu erkennen.
Hier erfahren Sie wie das postthrombotische Syndrom entsteht, wie es behandelt wird und welche Strümpfe sich eignen.
Zusammenfassung
Nach einer Thrombose probiert der Körper das Blutgerinnsel (Thrombus) selbst aufzulösen, was eine Entzündung hervorruft und die Venenklappen schädigt. Wenn der Thrombus nicht ganz aufgelöst werden kann, verwächst er mit der Venenwand. Auch hier kann es zu einer Schädigung der Venenklappen kommen. Das Resultat ist in beiden Fällen ein gestörter Blutfluss. Dadurch erhöht sich der Druck im Venensystem und das postthrombotische Syndrom (PTS) wird begünstigen.
Als postthrombotisches Syndrom wird das Auftreten verschiedener Symptome nach einer Thrombose (Blutgerinnsel) bezeichnet. Die Symptome sind unter anderem:
- Schwellungen
- Hautverfärbungen
- Hautverhärtungen
- Sichtbare Venen im Fussbereich
- weisse Narbenherde
- Offenes Bein
Um die Symptome vorzubeugen wird die Kompressionstherapie eingesetzt. Kompressionsstrümpfe unterstützen die Venenfunktion und drängen Schwellungen zurück.
Treten bereits erste Symptome des PTS auf, müssen feste Kompressionsstrümpfe wie z.B. die Venosan 7002 oder mediven forte angewendet werden.
Die apparative intermittierende Kompressionstherapie (AIK) stellt eine Ergänzung zur klassischen Kompressionstherapie dar. Die Behandlung hat sich selbst in sehr schweren Fällen mit offenen Wunden als hochwirksam erwiesen.
Wie entsteht eine Thrombose?
Damit eine Thrombose entstehen kann, muss einer der drei Faktoren (Virchow-Trias) verändert sein:
- Veränderte Gefässwand, Schädigung der Innenwand
- Veränderte Strömungsgeschwindigkeit des Blutes (Hämodynamik)
- Erhöhte Gerinnungsneigung des Blutes durch veränderte Zusammensetzung (Hyperkoagulabilität)
Veränderte Virchov-Trias
Diese drei Faktoren können durch verschiedene äussere Einflüsse oder Erkrankungen relativ schnell verändert werden, etwa beim Spitalaufenthalt, auf Reisen, in der Schwangerschaft oder auch im Alltag. Venenentzündung (Phlebitis), Verletzungen, Medikamenteneinnahme, Rauchen, langes Sitzen oder Liegen (z.B. im Flugzeug, bei Krankheit), Krampfadern, zu wenig trinken oder eine erblich bedingte erhöhte Gerinnungsneigung sind nur einige Umstände die die Entstehung einer Thrombose begünstigen.
Häufig sind die tiefen Beinvenen betroffen
Am häufigsten entstehen Thrombosen in den tiefen Beinvenen. An der verletzten Gefässwand beginnt das Blut zu gerinnen. Durch die erhöhte Gerinnungsneigung des Blutes wird die Gerinnung nicht gestoppt, sobald die Verletzung abgedeckt ist, sondern geht immer weiter, bis sich ein grosser Klumpen geronnenes Blut (Thrombus) gebildet hat. Dieser verstopft das Blutgefäss und kann sich in extremen Fällen vom Fuss bis ins Becken erstrecken (Mehretagenthrombose).
Symptome
Eine Thrombose zu erkennen ist für Patient und Arzt nicht immer einfach. Rötung, Wärme, Schwellungen und Schmerzen am Bein können auf eine Beinvenenthrombose hinweisen. Weiter können Schmerzen beim Druck auf die Fusssohle auftreten, Fieber, kalter Schweiss und Spannungsschmerzen im betroffenen Bein. Viele Patienten bemerken die Thrombose aber gar nicht, oder nehmen nur einen leichten muskelkaterartigen Schmerz wahr. Das ist der Grund dafür, dass viele Thrombosen unbehandelt bleiben.
Schädigung der Gefässe
Die Venen sind mehrschichtig aufgebaute Gefässe. Die Innenwand (Endothel) weist in den meisten Venen in regelmässigen Abständen eine starke Faltenbildung auf. Diese segelartigen, halbrunden Klappen sorgen dafür, dass venöses Blut nur in Richtung Herzen fliessen kann. Bei einer Thrombose werden Innenwand und Klappen oft geschädigt.
Selbstheilung mit Folgen
Der Körper probiert den Thrombus in der Regel selbst aufzulösen und das Gefäss so wieder durchgängig zu machen. Dadurch kommt es allerdings zu einer Entzündungsreaktion der Gefässwand. Weiter kann der Thrombus in den seltensten Fällen ganz aufgelöst werden. Die verbleibenden Teile des Gerinnsels verwachsen mit der Gefässwand.
In beiden Fällen kommt es zu einer Schädigung der filigranen Venenklappen. Das Blut wird nicht mehr am Rückfluss gehindert, was die Wadenpumpe unwirksam macht. Anders als bei gesunden Venen führt Bewegung bei geschädigten Venenklappen nicht mehr zu einem „Auspressen“ und damit einer Druckverminderung in den Gefässen (ambulatorische venöse Hypertonie). Auch die verbleibende Durchflussbehinderung kann zu einer Druckerhöhung in den umliegenden Gefässen führen. Unabhängig von der Ursache für die Druckerhöhung, führt sie zur Entstehung des postthrombotischen Syndroms.
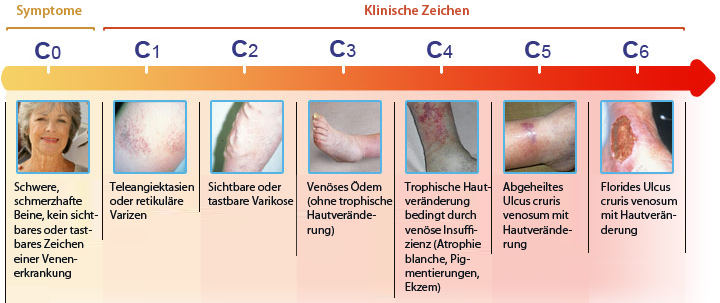
Das postthrombotische Syndrom
Die oben beschriebenen Mechanismen führen zu einer Vielzahl von Symptomen, die wegen ihrer gemeinsamen Ursache als postthrombotisches Syndrom (PTS) bezeichnet werden. Die Einteilung des PTS erfolgt in der Regel in vier Stadien (nach Hach).
- Stadium I: Schwellungsneigung
- Stadium II: Veränderung des Unterhautgewebes
- Stadium III: Veränderungen der Haut, Unterhaut und der Faszien
- Stadium IV: Zusätzlich zu den Hautveränderungen kommt es zu chronischen offenen Wunden (Ulcus cruris venosum, „offenes Bein“) die nicht mehr spontan abheilen.
Unabhängig vom Stadium können Spannungsgefühle bis hin zu Schmerzen, veränderte Pigmentierung, gut sichtbare Venen im Fussbereich (Corona plebectatica), Schwellungen (Ödem) und Narbenherde (Atrophie blanche) auftreten.
Die ersten Symptome des postthrombotischen Syndroms treten bereits in den ersten Wochen bis Monaten nach der Thrombose auf, weshalb eine frühzeitige Untersuchung sinnvoll ist.
Therapie
Nach einer Thrombose wird das Bein standardmässig mit Kompression behandelt. Kompressionsstrümpfe versorgen das Bein während dem ganzen Tag mit einem wirkungsvollen Druck, der die Venenfunktion unterstützt und Schwellungen vorbeugt. Rechtzeitig begonnen und durchgeführt, kann die Kompressionstherapie helfen Hautveränderungen und offene Wunden vorzubeugen. Voraussetzung ist die Anwendung von geeigneten Kompressionsstrümpfen.
Die geeigneten Strümpfe
Kompressionsstrümpfe unterscheiden sich nach verschiedenen Merkmalen. Die Kompressionsklasse gibt an, wie hoch der Druck an der Fessel ist. Nach einer Thrombose wird eine Kompressionsklasse II, manchmal auch III benötigt. Weiter kann zwischen Strumpfhosen, Knie- und Schenkelstrümpfen gewählt werden. Je nach Lokalisation der vorangegangenen Thrombose wird ein anderes Modell benötigt. In der Regel wird ein Strumpf empfohlen, der den gesamten von der Thrombose betroffenen Beriech behandelt. Weiteres Unterscheidungskriterium ist die Stiffness (Festigkeit), der bei der Wahl des Strumpfs oft viel zu wenig Beachtung zugemessen wird, obwohl sie für den Therapieerfolg entscheidend ist.
Vorbeugend
Ist eine kleinere, regional begrenzte Thrombose aufgetreten und die Durchlässigkeit der Gefässe nach kurzer Zeit wieder recht gut hergestellt (muss durch den Arzt beurteilt werden), können feine, hochelastische Kompressionsstrümpfe zur Prophylaxe getragen werden. Sie unterstützen die Venenfunktion und helfen die Entstehung des postthrombotischen Syndroms vorzubeugen. Sehr komfortabel sind beispielsweise die Strümpfe Venosan 4002, Sigvaris Magic, mediven elegance oder Juzo soft, für Herren mediven for men.
Bei postthrombotischem Syndrom
Sind bereits erste Zeichen eines postthrombotischen Syndroms erkennbar, ist ein hochelastischer Strumpf nicht geeignet. Er würde im geschwollenen Gewebe einschneiden und verliert gegen Abend zu sehr an Spannkraft. Hier ist ein Strumpf mit hoher Stiffness gefragt. Geeignet sind z.B. die Venosan 7002, mediven forte, Varisan Top Cotton, Sigvaris Traditional oder Juzo Dynamic.
Hohe Stiffness bei Schwellungsneigung
In sehr seltenen Fällen, bei starken Schwellungen sind flachgestrickte Kompressionsstrümpfe zu empfehlen. Sie bieten einen noch konstanteren Druck im Tagesverlauf und können Schwellungen zuverlässig verhindern. Im Konfektions- und Massgrössen erhältlich sind Venosan Perlflor und Juzo Expert.
Bei offenem Bein am besten geeignet sind Ulcus-Set’s. Sie bestehen immer aus zwei Unterstrümpfen (zum Wechseln) und einem festen Überstrumpf. So wird eine hochwirksame Therapie gewährleistet, der Strumpf ist aber gleichzeitig einfach anzuziehen und wird von der Krankenkasse zusätzlich zu den 2 Paar normalen Kompressionsstrümpfen vergütet.
Was bewirken die Strümpfe?
Kompressionsstrümpfe haben einen genormten Druck, der an der Fessel am stärksten ist und gegen oben hin abnimmt. Dadurch wird der venöse Blutfluss begünstigt. Die Versorgung des Gewebes wird verbessert und so Ablagerungen, Verhärtungen und Verfärbungen der Haut vorgebeugt. Weiter reduzieren feste Kompressionsstrümpfe Schwellungen.
AIK als Ergänzung
 Trotz Kompressionstherapie mit Strümpfen leiden manche Patienten mit postthrombotischem Syndrom an Schmerzen, Schwellungen die gegen Abend zunehmen und offenen Wunden die nicht selbständig abheilen. Die apparative intermittierende Kompressionstherapie (AIK) hat sich hier als wirksames Mittel erwiesen. Durch eine mehrkammerige Manschette wird der Druck langsam vom Fuss zum Oberschenkel hin aufgebaut und unterstützt den Transport von venösem Blut in Richtung Herzen. Die Durchblutung wird verbessert, Schwellungen werden reduziert und die Heilungsrate von offenen Wunden stark erhöht.
Trotz Kompressionstherapie mit Strümpfen leiden manche Patienten mit postthrombotischem Syndrom an Schmerzen, Schwellungen die gegen Abend zunehmen und offenen Wunden die nicht selbständig abheilen. Die apparative intermittierende Kompressionstherapie (AIK) hat sich hier als wirksames Mittel erwiesen. Durch eine mehrkammerige Manschette wird der Druck langsam vom Fuss zum Oberschenkel hin aufgebaut und unterstützt den Transport von venösem Blut in Richtung Herzen. Die Durchblutung wird verbessert, Schwellungen werden reduziert und die Heilungsrate von offenen Wunden stark erhöht.
Entdecken Sie das schweizweit grösste Strumpfsortiment und eine kompetente ärztliche Beratung im Shop.
AIK die etwas andere Kompressionstherapie